Regards sur la société canadienne
Troubles mentaux et accès aux soins de santé mentale
par Ellen Stephenson
Passer au texte
Début du texte
Aperçu de l’étude
À partir des données de l’Enquête sur la santé mentale et l’accès aux soins de 2022, le présent article fournit des estimations mises à jour de la prévalence de certains des troubles mentaux les plus courants, notamment les troubles de l’humeur, les troubles d’anxiété et les troubles liés à l’utilisation de substances. Ces résultats sont comparés à ceux des cycles précédents de l’Enquête sur la santé dans les collectivités canadiennes – Santé mentale de 2012 et de 2002. L’enquête de 2022 a été menée de mars à juillet 2022. Cet article décrit également certains aspects clés des services de soins de santé mentale au Canada. L’analyse met l’accent sur les personnes vers lesquelles les Canadiens se tournent pour obtenir des soins de santé mentale, sur le rôle des soins virtuels dans les soins de santé mentale et sur les types de soins mentaux pour lesquels les besoins insatisfaits sont les plus importants.
- Le pourcentage de Canadiens âgés de 15 ans et plus qui répondaient aux critères diagnostiques d’un épisode dépressif majeur, d’un trouble bipolaire et d’un trouble d’anxiété généralisée a augmenté au cours des 10 dernières années, tandis que la prévalence des troubles liés à la consommation d’alcool a diminué et que celle des troubles liés à l’utilisation d’autres substances (y compris le cannabis) est demeurée stable.
- Les jeunes (de 15 à 24 ans), notamment les jeunes femmes, étaient les plus susceptibles de répondre aux critères diagnostiques d’un trouble de l’humeur ou d’anxiété selon leurs symptômes au cours des 12 mois précédant l’enquête.
- Au Canada, la prévalence des troubles de l’humeur, des troubles d’anxiété et des troubles liés à l’utilisation de substances était généralement plus faible chez les Sud-Asiatiques, les Chinois, les Philippins et les Noirs que chez les personnes non racisées et non autochtonesNote , bien que l’ampleur des différences varie en fonction du type de trouble.
- Environ la moitié des personnes répondant aux critères diagnostiques d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances ont parlé de leur santé mentale à un professionnel de la santé au cours des 12 mois précédant l’enquête.
- Parmi les personnes qui répondaient aux critères diagnostiques d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances au cours des 12 mois précédant l’enquête, 1 sur 3 a fait état de besoins insatisfaits ou partiellement satisfaits en matière de services de santé mentale.
- Les besoins insatisfaits en matière de conseil ou de psychothérapie étaient plus importants que les besoins insatisfaits en matière de médicaments ou d’information sur la santé mentale.
Introduction
Les problèmes de santé mentale sont chose fréquente. La plupart des gens connaissent des périodes de santé mentale meilleure ou moins bonne tout au long de leur vie. Cependant, certaines personnes présenteront des symptômes plus graves, qui persistent plus longtemps et ayant une incidence sur leur capacité à fonctionner dans la vie de tous les jours. Ces personnes peuvent répondre aux critères diagnostiques d’une maladie mentale ou d’un trouble mental spécifique. Les troubles mentaux se caractérisent par des perturbations de la pensée, de l’humeur ou du comportement et sont associés à une détresse et à un dysfonctionnementNote . Il existe de nombreux types de troubles mentaux différents, notamment les troubles de l’humeur, les troubles d’anxiété, le trouble de stress post-traumatique, la schizophrénie, les troubles de l’alimentation et les troubles liés à l’utilisation de substances.
Plusieurs études ont fait état d’un déclin de la santé mentale de la population au cours de la dernière décennieNote . Avec l’arrivée de la pandémie de COVID-19 en 2020Note , certaines de ces tendances en matière de santé mentale se sont aggravées. Au CanadaNote , ainsi que dans d’autres paysNote , de fortes augmentations des symptômes de dépression et d’anxiété ont été observées en 2020 et 2021. Ces augmentations des symptômes de dépression et d’anxiété se sont avérées particulièrement prononcées chez les femmesNote et les jeunesNote . Toutefois, on dispose de peu d’information sur la mesure dans laquelle ces augmentations de symptômes ont entraîné une augmentation du nombre de personnes répondant aux critères diagnostiques pour des troubles mentaux particuliersNote . Les pressions accrues sur les travailleurs de la santéNote et les difficultés d’accès aux services de santéNote peuvent également avoir contribué à cette situation.
La présente étude fait le point sur la prévalence de certains troubles mentaux et sur les soins de santé mentale au Canada à partir des données de l’Enquête sur la santé mentale et l’accès aux soins (ESMAS) qui a été réalisée en 2022Note . L’étude aborde deux questions clés relatives à la recherche : 1) combien de Canadiens répondent aux critères diagnostiques des troubles particuliers de l’humeur, d’anxiété et de ceux liés à l’utilisation de substances et 2) les personnes atteintes de troubles mentaux reçoivent-elles les soins de santé mentale dont elles ont besoin? Les résultats porteront sur les personnes vers lesquelles les Canadiens se tournent pour obtenir des soins de santé mentale, sur le rôle des soins virtuelsNote dans les soins de santé mentale et sur les types de soins de santé mentale pour lesquels les besoins insatisfaits sont les plus importants.
L’ESMAS ne porte pas sur toutes les formes de maladies mentales, mais met plutôt l’accent sur la détermination des personnes qui répondent aux critères diagnostiquesNote pour certains des troubles mentaux les plus courants. Dans l’ensemble, cette étude a révélé que plus de 5 millions de personnes au Canada répondaient aux critères diagnostiques liés aux troubles suivants : épisode dépressif majeur, troubles bipolaires, trouble d’anxiété généralisée, phobie sociale (trouble d’anxiété sociale), trouble lié la consommation d’alcool, trouble lié à la consommation de cannabis et autres troubles liés à l’utilisation de substances. Pour évaluer l’évolution de la prévalence de ces troubles au fil du temps, les estimations de l’ESMAS ont été comparées aux estimations tirées des enquêtes précédentes réalisées en 2002Note et 2012Note .
Un plus grand nombre de Canadiens répondaient aux critères d’un trouble de l’humeur ou d’anxiété en 2022 qu’en 2012
La prévalence de certains troubles de l’humeur et d’anxiété a considérablement augmenté au cours des 10 dernières années (tableau 1). Le pourcentage de Canadiens âgés de 15 ans et plus qui répondaient aux critères diagnostiques du trouble d’anxiété généralisée dans les 12 mois précédant l’enquête a doublé entre 2012 et 2022, passant de 2,6 % à 5,2 %. Des augmentations semblables ont été observées pour la prévalence sur 12 mois des épisodes dépressifs majeurs, de 4,7 % en 2012 à 7,6 % en 2022, et des troubles bipolaires, de 1,5 % en 2012 à 2,1 % en 2022. Ces augmentations de la prévalence des troubles de l’humeur et d’anxiété étaient encore plus marquées chez les jeunes (voir encadré « Les jeunes femmes étaient les plus susceptibles de répondre aux critères diagnostiques d’un trouble de l’humeur ou d’anxiété »).
| Derniers 12 mois | 2012 (ref.) | 2022 | ||||
|---|---|---|---|---|---|---|
| pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | |||
| limite supérieure | limite inférieure | limite supérieure | limite inférieure | |||
| Épisode dépressif majeur | 4,7 | 5,1 | 4,3 | 7,6Note * | 8,3 | 6,9 |
| Trouble bipolaire | 1,5 | 1,7 | 1,3 | 2,1Note * | 2,5 | 1,8 |
| Trouble d'anxiété généralisé | 2,6 | 2,8 | 2,3 | 5,2Note * | 5,8 | 4,7 |
| Phobie socialeTableau 1 Note 1 | 3,0 | 3,2 | 2,7 | 7,1Note * | 7,7 | 6,4 |
| Trouble lié à la consommation d'alcool | 3,2 | 2,8 | 3,5 | 2,2Note * | 2,6 | 1,8 |
| Trouble lié à la consommation de cannabis | 1,3 | 1,1 | 1,5 | 1,4 | 1,8 | 1,2 |
| Autre trouble lié à la consommation de drogues | 0,7 | 0,5 | 0,8 | 0,5 | 0,8 | 0,4 |
| Pour la durée de vie | ||||||
| Épisode dépressif majeur | 11,3 | 11,9 | 10,7 | 14Note * | 14,9 | 13,2 |
| Trouble bipolaire | 2,6 | 2,9 | 2,3 | 3,4Note * | 3,9 | 3,0 |
| Trouble d'anxiété généralisé | 8,7 | 9,3 | 8,2 | 13,3Note * | 14,2 | 12,5 |
| Phobie socialeTableau 1 Note 1 | 8,1 | 8,5 | 7,7 | 14,6Note * | 15,5 | 13,7 |
| Trouble lié à la consommation d'alcool | 18,1 | 18,9 | 17,3 | 16,7Note * | 17,7 | 15,7 |
| Trouble lié à la consommation de cannabis | 6,8 | 7,4 | 6,3 | 6,8 | 7,6 | 6,2 |
| Autre trouble lié à la consommation de drogues | 4,0 | 4,4 | 3,6 | 3,6 | 4,3 | 3,1 |
|
||||||
Les jeunes femmes étaient les plus susceptibles de répondre aux critères diagnostiques d’un trouble de l’humeur ou d’anxiété
Certains des changements les plus importants dans la prévalence des troubles de l’humeur et d’anxiété au cours des 10 dernières années ont été observés chez les femmesNote Note âgées de 15 à 24 ans. La prévalence sur 12 mois des troubles d’anxiété généralisée chez les jeunes femmes a triplé, passant de 3,8 % en 2012 à 11,9 % en 2022. De même, la prévalence d’un épisode dépressif majeur au cours des 12 derniers mois a doublé chez les jeunes femmes, passant de 9,0 % en 2012 à 18,4 % en 2022. La prévalence sur 12 mois d’un épisode maniaque, hypomaniaque ou dépressif chez les jeunes femmes ayant des antécédents de troubles bipolaires a également augmenté, passant de 2,3 % en 2012 à 8,1 % en 2022.
Les estimations de la prévalence en 2012 ne sont pas disponibles pour la phobie sociale, bien que les comparaisons avec 2002 laissent entendre une augmentation. En 2002, 6,1 % des femmes âgées de 15 à 24 ans répondaient aux critères de phobie sociale. En 2022, cette même prévalence était quatre fois plus élevée : 24,7 % des femmes âgées de 15 à 24 ans répondaient aux critères diagnostiques de phobie sociale. Bien que certains de ces changements puissent être liés à l’augmentation du stress pendant la pandémie de COVID-19Note , un déclin de la santé mentale chez les jeunes a été observé bien avant 2020Note . Pour tous les troubles de l’humeur et d’anxiété évalués en 2022, les taux de prévalence sur 12 mois étaient systématiquement plus élevés chez les jeunes femmes (graphique 1).
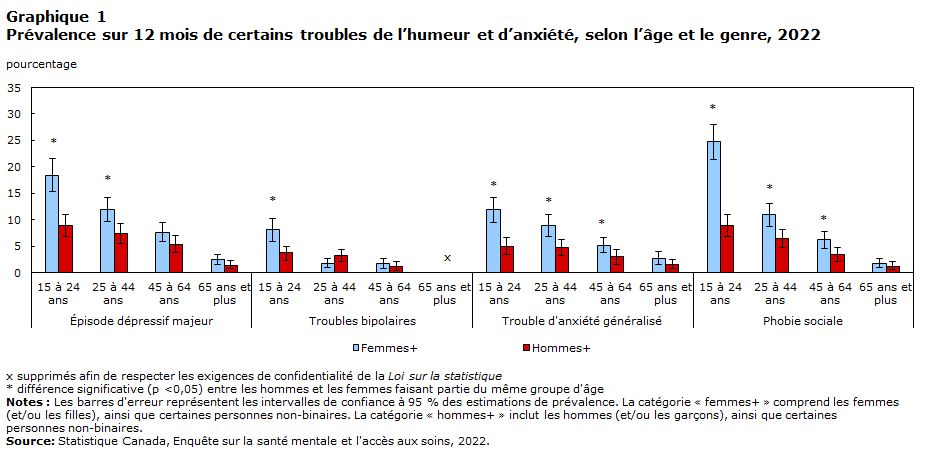
Tableau de données du graphique 1
| Âge | Femmes+ | Hommes+ | |||||
|---|---|---|---|---|---|---|---|
| pourcentage | Intervalle d'erreur (+/-) | pourcentage | Intervalle d'erreur (+/-) | ||||
| plus | moins | plus | moins | ||||
| Épisode dépressif majeur | 15 à 24 ans | 18,4Note * | 3,1 | 3,1 | 8,9 | 2,0 | 2,0 |
| 25 à 44 ans | 11,9Note * | 2,3 | 2,2 | 7,4 | 1,9 | 1,9 | |
| 45 à 64 ans | 7,6 | 1,8 | 1,8 | 5,4 | 1,6 | 1,7 | |
| 65 ans et plus | 2,4 | 1,0 | 0,9 | 1,4 | 0,8 | 0,7 | |
| Troubles bipolaires | 15 à 24 ans | 8,1Note * | 2,2 | 2,3 | 3,7 | 1,3 | 1,4 |
| 25 à 44 ans | 1,8 | 0,8 | 0,8 | 3,2 | 1,2 | 1,2 | |
| 45 à 64 ans | 1,7 | 1,0 | 1,0 | 1,2 | 0,9 | 0,8 | |
| 65 ans et plus | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | |
| Trouble d'anxiété généralisé | 15 à 24 ans | 11,9Note * | 2,3 | 2,4 | 5 | 1,6 | 1,6 |
| 25 à 44 ans | 8,9Note * | 2,0 | 2,0 | 4,8 | 1,5 | 1,5 | |
| 45 à 64 ans | 5,2Note * | 1,5 | 1,4 | 3 | 1,4 | 1,4 | |
| 65 ans et plus | 2,7 | 1,2 | 1,1 | 1,5 | 0,9 | 0,8 | |
| Phobie sociale | 15 à 24 ans | 24,7Note * | 3,4 | 3,4 | 8,9 | 2,1 | 2,1 |
| 25 à 44 ans | 10,9Note * | 2,2 | 2,2 | 6,5 | 1,7 | 1,7 | |
| 45 à 64 ans | 6,2Note * | 1,6 | 1,6 | 3,4 | 1,3 | 1,3 | |
| 65 ans et plus | 1,8 | 0,8 | 0,9 | 1,2 | 0,8 | 0,7 | |
x confidentiel en vertu des dispositions de la Loi sur la statistique
Source: Statistique Canada, Enquête sur la santé mentale et l'accès aux soins, 2022. |
|||||||
Les troubles liés à l’utilisation de substances n’ont pas suivi les mêmes tendances que les troubles d’anxiété et de l’humeur
L’évolution de l’utilisation et de la disponibilité de substances peut avoir une incidence sur la prévalence des troubles liés à l’utilisation de substancesNote . Contrairement aux troubles de l’humeur et d’anxiété, la prévalence des troubles liés à l’utilisation de substances n’a pas augmenté de 2012 à 2022 (tableau 1). Le pourcentage de Canadiens âgés de 15 ans et plus qui répondaient aux critères diagnostiques de troubles liés à la consommation d’alcool au cours des 12 derniers mois a diminué, passant de 3,2 % en 2012 à 2,2 % en 2022. Cette baisse est principalement attribuable à un changement chez les jeunes hommes âgés de 15 à 24 ans. Le pourcentage de jeunes hommesNote âgés de 15 à 24 ans répondant aux critères diagnostiques d’un trouble lié à la consommation d’alcool, au cours des 12 mois précédant l’enquête, a diminué, passant de 10,7 % en 2012 à 4,8 % en 2022. Ces chiffres sont cohérents avec d’autres données indiquant une baisse de la consommation excessive d’alcool chez les jeunes hommes au cours de cette périodeNote .
Malgré l’augmentation de la consommation de cannabis observée au cours de la dernière décennieNote , la prévalence sur 12 mois des troubles liés à la consommation de cannabis est restée stable, celle-ci s’élevant à 1,4 % en 2022 (1,3 % en 2012), tout comme la prévalence des troubles liés à l’utilisation d’autres substances, qui s’élevait à 0,5 % en 2022 (0,7 % en 2012). Comme en 2012Note , les données de 2022 indiquent que les troubles liés à l’utilisation de substances étaient plus fréquents chez les hommes que chez les femmes, et qu’ils se manifestaient le plus souvent chez les jeunes et les jeunes adultes (graphique 2).

Tableau de données du graphique 2
| Âge | Hommes+ | Femmes+ | Tous les genres | ||||||
|---|---|---|---|---|---|---|---|---|---|
| pourcentage | Intervalle d'erreur (+/-) | pourcentage | Intervalle d'erreur (+/-) | pourcentage | Intervalle d'erreur (+/-) | ||||
| plus | moins | plus | moins | plus | moins | ||||
| 15 à 24 ans | 10,1 | 2,4 | 2,3 | 6,7Note * | 2,4 | 2,3 | 8,5 | 1,6 | 1,6 |
| 25 à 44 ans | 6,2 | 1,7 | 1,8 | 4,2 | 1,7 | 1,8 | 5,2 | 1,1 | 1,2 |
| 45 à 64 ans | 2,3 | 1,1 | 1,0 | 1,9 | 1,1 | 1,0 | 2,1 | 0,7 | 0,7 |
| 65 ans et plus | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | 1,1 | 0,4 | 0,4 |
| Total - 15 ans et plus | 4,6 | 0,8 | 0,7 | 3,0Note * | 0,8 | 0,7 | 3,8 | 0,5 | 0,5 |
x confidentiel en vertu des dispositions de la Loi sur la statistique
Source: Statistique Canada, Enquête sur la santé mentale et l'accès aux soins, 2022. |
|||||||||
Prévalence des troubles de l’humeur, des troubles d’anxiété et des troubles liés à l’utilisation de substances chez les populations racisées
La prévalence des troubles de l’humeur, des troubles d’anxiété et des troubles liés à l’utilisation de substances était généralement plus faible chez les Sud-Asiatiques, les Chinois, les Philippins et les Noirs au Canada que chez les personnes non racisées et non autochtonesNote , et ce bien que l’ampleur des différences varie en fonction du type de trouble (graphique 3). Cela pourrait être lié à des différences socioculturelles dans la volonté de signaler les symptômes d’une maladie mentale ou à la stigmatisation associée à la maladie mentaleNote . D’autres enquêtes de Statistique Canada ont abouti à des résultats similaires en utilisant des mesures de santé mentale positive (c’est-à-dire une très bonne ou une excellente santé mentale autoévaluée)Note .
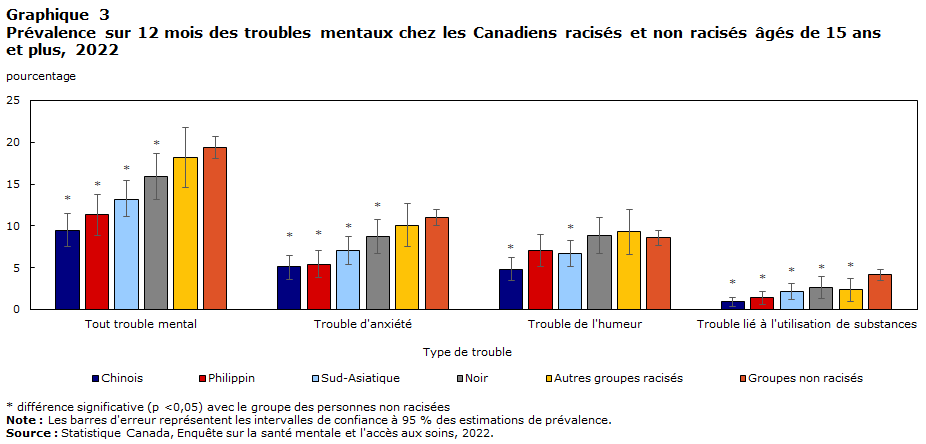
Tableau de données du graphique 3
| Type de trouble | pourcentage | Intervalle d'erreur (+/-) | ||
|---|---|---|---|---|
| plus | moins | |||
| Sud-Asiatique | Tout trouble mental | 13,2Note * | 2,1 | 2,2 |
| Trouble d'anxiété | 7,1Note * | 1,7 | 1,6 | |
| Trouble de l'humeur | 6,7Note * | 1,6 | 1,5 | |
| Trouble lié à l'utilisation de substances | 2,2Note * | 1,0 | 0,9 | |
| Chinois | Tout trouble mental | 9,5Note * | 2,0 | 2,0 |
| Trouble d'anxiété | 5,1Note * | 1,5 | 1,4 | |
| Trouble de l'humeur | 4,8Note * | 1,3 | 1,4 | |
| Trouble lié à l'utilisation de substances | 0,9Note * | 0,6 | 0,5 | |
| Noir | Tout trouble mental | 15,9Note * | 2,8 | 2,8 |
| Trouble d'anxiété | 8,7Note * | 2,0 | 2,1 | |
| Trouble de l'humeur | 8,9 | 2,2 | 2,1 | |
| Trouble lié à l'utilisation de substances | 2,6Note * | 1,3 | 1,3 | |
| Philippin | Tout trouble mental | 11,3Note * | 2,5 | 2,4 |
| Trouble d'anxiété | 5,4Note * | 1,6 | 1,7 | |
| Trouble de l'humeur | 7,0 | 1,9 | 2,0 | |
| Trouble lié à l'utilisation de substances | 1,4Note * | 0,8 | 0,7 | |
| Autres groupes racisés | Tout trouble mental | 18,2 | 3,6 | 3,6 |
| Trouble d'anxiété | 10,1 | 2,6 | 2,6 | |
| Trouble de l'humeur | 9,3 | 2,7 | 2,6 | |
| Trouble lié à l'utilisation de substances | 2,4Note * | 1,4 | 1,3 | |
| Groupes non racisés | Tout trouble mental | 19,4 | 1,3 | 1,3 |
| Trouble d'anxiété | 11,0 | 1,0 | 1,0 | |
| Trouble de l'humeur | 8,6 | 0,9 | 0,9 | |
| Trouble lié à l'utilisation de substances | 4,2 | 0,7 | 0,6 | |
Source : Statistique Canada, Enquête sur la santé mentale et l'accès aux soins, 2022. |
||||
La moitié des personnes répondant aux critères diagnostiques d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances n’ont pas parlé de leur santé mentale à un professionnel de la santé au cours de la dernière année
Il existe de nombreux types différents de prestataires de soins de santé qui fournissent des soins de santé mentale ou qui peuvent aider les personnes ayant besoin de soins de santé mentale. Au Canada, cela comprend notamment les médecins de famille ou omnipraticiens, les psychiatres, les infirmiers, les psychologues, les psychothérapeutes, les travailleurs sociaux et les conseillersNote . L’accès aux services de santé mentale passe souvent par un entretien avec l’un de ces professionnels.
Parmi les 18,3 % de Canadiens âgés de 15 ans et plus qui répondaient aux critères diagnostiques d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation d’une substance au cours des 12 mois précédant l’enquête, environ la moitié (48,8 %) ont déclaré avoir parlé de leur santé mentale à un professionnel de la santé au cours de la dernière année. Ces derniers étaient plus susceptibles de déclarer avoir parlé à un médecin de famille ou à un omnipraticien (32,4 %). Moins de personnes ont déclaré avoir parlé à un spécialiste de la santé mentale tel qu’un psychiatre, un psychologue ou un psychothérapeute (tableau 2).
| A parlé à un professionnel de la santé | A consulté un médecin de famille ou un omnipraticien | A consulté un psychiatre | A consulté un psychologue | A parlé à un travailleur social, un conseiller ou un psychothérapeute | A parlé à une infirmière | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | |||||||
| limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | |||||||
| Personnes atteintes d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances | 48,8 | 51,9 | 45,6 | 32,4 | 35,3 | 29,4 | 12,7 | 14,9 | 10,5 | 11,4 | 13,3 | 9,5 | 21,0 | 23,6 | 18,5 | 5,2 | 6,7 | 3,7 |
| Personnes non atteintes d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances | 10,3 | 11,3 | 9,4 | 5,8 | 6,5 | 5,1 | 1,4 | 1,8 | 1,0 | 2,2 | 2,6 | 1,8 | 3,0 | 3,5 | 2,5 | 0,8 | 1,0 | 0,5 |
| Tous les Canadiens | 16,8 | 17,7 | 15,9 | 10,1 | 10,8 | 9,3 | 3,3 | 3,8 | 2,8 | 3,7 | 4,2 | 3,3 | 6,1 | 6,7 | 5,5 | 1,6 | 1,9 | 1,2 |
|
Note : Les personnes atteintes d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances comprennent celles qui ont répondu aux critères diagnostiques de ces troubles au cours des 12 derniers mois. Les personnes qui ne sont pas atteintes d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances peuvent présenter d’autres troubles mentaux ou des symptômes infracliniques nécessitant le soutien d’un professionnel de la santé. Source : Statistique Canada, Enquête sur la santé mentale et l’accès aux soins, 2022. |
||||||||||||||||||
Avec l’arrivée de la pandémie de COVID-19, les modes virtuels de prestation de soins de santé se sont considérablement développésNote . Parmi les Canadiens qui ont parlé de leur santé mentale à un professionnel de la santé, la majorité l’a fait en personne (57,0 %) ou par téléphone (51,4 %). Les appels vidéo sont également utilisés, mais l’utilisation varie en fonction du type de fournisseur (tableau 3). Un plus grand nombre de personnes ayant parlé à un psychiatre (25,3 %), un psychologue (45,1 %) ou un travailleur social, un conseiller ou un psychothérapeute (37,6 %) ont déclaré avoir utilisé la vidéo que celles ayant parlé à un médecin de famille ou un omnipraticien (5,1 %) ou un infirmier (9,7 %). Il est possible que certaines formes de traitement, comme la psychothérapie, se prêtent mieux à l’utilisation de la vidéoNote .
| Type de prestataire de soins de santé | En personne | Téléphone | Vidéo | Messagerie texte | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | |||||
| limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | |||||
| Tout professionnel de la santé | 57,0 | 60,2 | 53,8 | 51,4 | 54,5 | 48,4 | 27,7 | 30,5 | 24,9 | 3,3 | 4,5 | 2,2 |
| Médecin de famille ou omnipraticien | 58,8 | 63,0 | 54,7 | 53,4 | 57,5 | 49,3 | 5,1 | 6,9 | 3,3 | 1,9 | 3,1 | 0,6 |
| Psychiatre | 49,2 | 56,2 | 42,2 | 48,8 | 56,2 | 41,4 | 25,3 | 31,3 | 19,3 | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique |
| Psychologue | 40,7 | 47,1 | 34,3 | 26,7 | 32,3 | 21,1 | 45,1 | 51,6 | 38,5 | 3,0 | 5,1 | 1,0 |
| Travailleur social, psychothérapeute ou conseiller | 41,8 | 47,0 | 36,5 | 38,4 | 43,4 | 33,3 | 37,6 | 32,8 | 42,4 | 3,4 | 5,2 | 1,7 |
| Infirmière (infirmier) | 54,6 | 65,1 | 44,1 | 45,2 | 55,6 | 34,8 | 9,7 | 16,6 | 2,8 | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique | Note x: confidentiel en vertu des dispositions de la Loi sur la statistique |
|
x confidentiel en vertu des dispositions de la Loi sur la statistique Notes : « Tout professionnel de la santé » comprend l’un des cinq groupes énumérés ci-dessous. Les modes de prestation de soins ne s’excluent pas mutuellement. Une personne peut déclarer avoir parlé à un professionnel de la santé en personne, par téléphone, par vidéo et par messagerie texte si chacun de ces moyens a été utilisé au moins une fois au cours des 12 derniers mois. Source: Statistique Canada, Enquête sur la santé mentale et l'accès aux soins, 2022. |
||||||||||||
De nombreuses personnes répondant aux critères diagnostiques d’un trouble mental ont déclaré avoir besoin de davantage de conseils ou de psychothérapie qu’elles n’en ont reçus
Les personnes répondant aux critères diagnostiques des troubles de l’humeur, des troubles d’anxiété ou des troubles liés à l’utilisation de substances étaient plus susceptibles de déclarer avoir reçu des conseils (43,8 %) que des médicaments (36,5 %) ou même de l’information (32,0 %) pour leur santé mentale. Cependant, elles ont également fait état de besoins insatisfaits plus importants en matière de services de conseil que de médicaments ou d’information (tableau 4).
Au total, 6 personnes sur 10 (58,8 %) répondant aux critères diagnostiques d’un trouble de l’humeur, d’un trouble d’anxiété ou d’un trouble lié à l’utilisation de substances au cours des 12 mois précédant l’enquête ont déclaré avoir besoin de services de conseil ou de psychothérapie, mais seulement 43,8 % ont déclaré avoir reçu des services de conseil ou de psychothérapie. Parmi les personnes ayant bénéficié de conseils ou d’une psychothérapie, 64,3 % ont estimé que leurs besoins en matière de services de conseil en santé mentale avaient été satisfaits. Cela laisse entendre que même lorsque les personnes atteintes d’un trouble mental accèdent aux soins de santé mentale, celles-ci ne parviennent souvent pas à répondre à tous les besoins perçus. À l’inverse, presque toutes les personnes ayant reçu des médicaments pour leur santé mentale (92,0 %) ont déclaré que leurs besoins en termes de médicaments étaient satisfaits. Différents facteurs pourraient avoir une incidence sur la disponibilité et l’accessibilité des médicaments et des services de conseilNote .
| Type de soins | Besoins partiellement satisfaits | Besoins entièrement insatisfaits | Besoins partiellement ou entièrement insatisfaits | ||||||
|---|---|---|---|---|---|---|---|---|---|
| pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | pourcentage | Intervalle de confiance (95 %) | ||||
| limite supérieure | limite inférieure | limite supérieure | limite inférieure | limite supérieure | limite inférieure | ||||
| Information | 6,1 | 7,7 | 4,4 | 11,7 | 13,8 | 9,5 | 17,7 | 20,3 | 15,1 |
| Médicaments | 2,9 | 4,0 | 1,9 | 4,1 | 5,4 | 2,8 | 7,0 | 8,7 | 5,4 |
| Counseling | 15,6 | 18,0 | 13,2 | 14,9 | 17,1 | 12,7 | 30,5 | 33,4 | 27,7 |
| Tous les types | 25,8 | 28,7 | 22,9 | 10,9 | 12,8 | 8,9 | 36,6 | 39,7 | 33,6 |
|
Notes: Les besoins partiellement satisfaits signifient que certains soins ont été reçus mais qu’il y avait un besoin perçu pour plus de ce type de soins. Pour « Tous les types », tous les types de soins pourraient avoir été reçus et tous les types de soins pourraient être nécessaires. Les besoins entièrement insatisfaits signifient qu’aucun soin de ce type n’a été reçu, mais qu’il y avait un besoin perçu pour ce type de soins. Pour « Tous les types », aucun type de soins n’aurait pu être reçu et tous les types de soins pourraient être nécessaires. « Tous les types de soins » comprennent les informations, les médicaments, le counseling et les autres soins de santé mentale reçus. Source: Statistique Canada, Enquête sur la santé mentale et l’accès aux soins, 2022. |
|||||||||
Conclusion
Les résultats de l’Enquête sur la santé mentale et l’accès aux soins indiquent que plus de 5 millions de personnes au Canada présentaient des symptômes importants de maladie mentale en 2022. Les répercussions de la pandémie de COVID-19 sur la santé de la population et l’accès aux services de santé font partie des nombreux facteurs qui ont pu contribuer à la forte prévalence de maladies mentales observée. Toutefois, le déclin de la santé mentale de la population était évident au Canada avant le début de la pandémie de COVID-19Note .
La prévalence de troubles de l’humeur et d’anxiété a augmenté considérablement par rapport aux données recueillies en 2012. Cela se rapproche des résultats obtenus dans d’autres paysNote . Compte tenu des taux de prévalence élevés observés chez les jeunes, il serait nécessaire de faire de plus amples recherches afin de comprendre les problèmes de santé mentale propres aux jeunes d’aujourd’hui. On sait que l’adolescence et le début de l’âge adulte sont des périodes de développement au cours desquelles le risque de troubles de l’humeur et d’anxiété est accruNote . Cependant, un nombre croissant de recherches laissent entendre que la prévalence de troubles de dépression majeure et d’anxiété chez les jeunes d’aujourd’hui est plus élevée que chez les générations précédentesNote . Les répercussions de la pandémie sur la santé mentale ont également été plus importantes chez les jeunes que dans les cohortes plus âgéesNote . Alors que nous sortons de la pandémie de COVID-19Note , il sera important de continuer à surveiller si la prévalence des troubles de l’humeur et d’anxiété reste élevée, voire continue d’augmenter. En outre, de futures études sur la prévalence et les tendances de troubles de l’humeur et d’anxiété devraient examiner les différences au sein des populations vulnérables, telles que la population 2ELGBTQ+, et entre ellesNote .
Les résultats de cette étude indiquent que les besoins en services de conseil et de psychothérapie ne sont pas tous satisfaits. Il y a souvent de longs délais d’attente pour les services communautaires de counseling en matière de santé mentaleNote , ainsi que des obstacles supplémentaires quant à l’abordabilité et l’accessibilité de ces servicesNote . Les médecins de famille restent la source de soutien la plus courante pour les personnes qui cherchent une aide professionnelle en matière de santé mentaleNote . Les médecins de famille consacrent également une grande partie de leur temps au traitement de l’anxiété et de la dépression, qui représentent les raisons les plus courantes d’un rendez-vous avec un médecin de familleNote . Les données administratives sur la santé semblent indiquer que les prestataires de soins primaires ont constaté une augmentation des consultations pour des problèmes de santé mentale depuis 2020Note , en particulier chez les enfants et les adolescentsNote . L’augmentation du nombre de prestataires de soins de santé qui se spécialisent en santé mentale et ayant une formation propre à ce domaine est l’une des nombreuses solutions possibles pour améliorer l’accès aux soins de santé mentale au CanadaNote . Toutefois, il faudra également aborder les disparités en matière de protection de l’assurance maladie pour les médicamentsNote et les services de counselingNote .
Ellen Stephenson est analyste au Centre de données sur la santé de la population de Statistique Canada.
Début de la boîte de texte
Sources de données, méthodes et définitions
Sources de données
La principale source de données est l’Enquête sur la santé mentale et l’accès aux soins (ESMAS), une enquête menée auprès des Canadiens âgés de 15 ans et plus vivant dans les 10 provinces. Un total de 9 861 personnes ont répondu à l’enquête entre le 17 mars et le 31 juillet 2022. L’échantillon a été sélectionné parmi la population qui a répondu au questionnaire détaillé du Recensement de 2021. Pour évaluer l’évolution de la prévalence de certains troubles mentaux au fil du temps, les données de l’Enquête sur la santé dans les collectivités canadiennes – Santé mentale de 2012Note et de l’Enquête sur la santé dans les collectivités canadiennes – Santé mentale et bien-être de 2002Note ont également été utilisées.
L’ESMAS a été réalisée à l’aide d’un questionnaire électronique dirigé par l’intervieweur (QEi), ce qui diffère des versions 2012 et 2002 de l’enquête qui ont été administrées en personne. Sont exclues du champ de l’enquête les personnes vivant dans les réserves et autres établissements autochtones, les membres à plein temps des Forces canadiennes et les personnes vivant dans des logements collectifs, comme les établissements institutionnels.
Définitions
Troubles mentaux
L’ESMAS utilise une version modifiée du « Composite International Diagnostic Interview (WHO-CIDI)» de l’Organisation mondiale de la SantéNote pour classer les personnes atteintes de certains troubles de l’humeur, troubles d’anxiété ou troubles liés à l’utilisation de substances. Bien que ce ne soit pas un diagnostic clinique, il s’agit d’un questionnaire normalisé utilisé pour évaluer les troubles mentaux dans les enquêtes auprès de la population selon les critères du Manuel diagnostique et statistique des troubles mentaux, 4e édition (DSM-IV)Note . Une cinquième édition du DSM a été publiée en 2013 et la classification révisée des troubles pourrait avoir une incidence sur certaines estimations de la prévalence; toutefois, une version révisée du WHO-CIDI n’était pas disponible au moment de la collecte des données d’enquête. Pour faciliter la comparaison, les mêmes définitions ont été utilisées pour la phobie sociale en 2002Note et pour tous les autres troubles en 2012Note .
Les estimations de la prévalence de chaque trouble tiennent compte du fait que les critères diagnostiques ont été satisfaits à un moment donné de la vie (prévalence au cours de la vie) ou au cours des 12 mois précédant l’enquête (prévalence sur 12 mois). Cette étude a utilisé des estimations de prévalence sur 12 mois pour évaluer l’utilisation des services de soins de santé mentale chez les personnes atteintes de troubles mentaux.
Les critères diagnostiques des troubles suivants ont été évalués :
- Troubles de l’humeur
- Épisode dépressif majeur (dépression): période de deux semaines ou plus durant laquelle persiste une humeur dépressive ou une perte d’intérêt pour les activités normales, associée à des symptômes tels qu’une réduction de l’énergie, un changement du sommeil et de l’appétit, des difficultés à se concentrer, un sentiment de désespoir ou des idées suicidaires.
- Trouble bipolaire : comprend les répondants qui répondent aux critères associés au trouble bipolaire I ou à un épisode hypomaniaque, ce qui comprend le trouble bipolaire II. Ce trouble se caractérise par une période d’au moins sept jours (ce nombre peut être plus bas dans le cas d’une personne hospitalisée) au cours de laquelle la personne a une humeur exaltée ou irritable de façon exagérée, de concert avec un certain nombre d’autres symptômes maniaques combinés, comme des pensées qui défilent trop vite, le fait de parler plus qu’à l’accoutumée, des dépenses excessives, le fait d’avoir besoin de moins de sommeil, l’augmentation des activités de recherche de plaisir ou une confiance exagérée en soi. De nombreuses personnes connaissent en outre au moins un épisode dépressif.
- Troubles d’anxiété
- Trouble d’anxiété généralisée : se caractérise par des soucis fréquents et persistants ainsi que par une anxiété excessive pendant au moins six mois concernant différents événements ou activités, de pair avec d’autres symptômes.
- Phobie sociale (trouble d’anxiété sociale): se caractérise par une peur persistante, irrationnelle, de situations durant lesquelles la personne pourrait être observée attentivement et jugée par autrui, comme prendre la parole en public, manger ou utiliser des installations publiques.
- Les troubles liés à l’utilisation de substances comprennent à la fois l’abus d’alcool ou de drogues et la dépendance à ces substances. Ils peuvent être subdivisés selon la substance dont il est question.
- L’abus de substance se caractérise par un profil d’utilisation récurrente qui entraîne au moins une des conséquences suivantes : incapacité de remplir des rôles importants au travail, à l’école ou à la maison, consommation dans des situations où il est dangereux de le faire, problèmes récurrents liés à l’alcool ou aux drogues, et poursuite de la consommation en dépit de problèmes sociaux ou interpersonnels causés ou exacerbés par l’alcool ou les drogues.
- On parle de dépendance à une substance lorsqu’au moins trois des conditions suivantes sont réunies au cours de la même période de 12 mois : augmentation de la tolérance, sevrage, consommation accrue, efforts infructueux pour interrompre la consommation, beaucoup de temps perdu à consommer ou à récupérer des effets de la consommation, réduction de l’activité, et poursuite de la consommation en dépit de problèmes physiques ou psychologiques persistants causés ou exacerbés par l’alcool ou les drogues.
- Trouble lié à la consommation d’alcool : cela comprend les personnes qui répondent aux critères d’abus ou de dépendance à l’égard de l’alcool.
- Trouble lié à la consommation de cannabis : cela comprend les personnes qui répondent aux critères d’abus ou de dépendance à l’égard du cannabis.
- Trouble lié à la consommation d’autres drogues (à l’exclusion du cannabis): cela comprend les personnes qui répondent aux critères d’abus ou de dépendance à l’égard de substances comme les drogues de club, la cocaïne, l’héroïne, les solvants, les médicaments sur ordonnance consommés à des fins non médicales et toutes les autres drogues illégales.
Soins de santé mentale selon le type de prestataire et le mode de prestation de soins
La question suivante a été posée à tous les répondants : « Au cours des 12 derniers mois, avez-vous consulté, en personne, par téléphone ou sur Internet les personnes suivantes au sujet de problèmes reliés à vos émotions, votre santé mentale ou votre consommation d’alcool ou de drogues? »
- Psychiatre
- Médecin de famille ou omnipraticien
- Psychologue
- Infirmière (infirmier)
- Travailleur ou travailleuse sociale, conseiller ou psychothérapeute
- Membre de la famille
- Ami(e)
- Collègue, superviseur ou patron
- Autre – Précisez
Les cinq premiers choix de réponse ont permis de définir les personnes ayant parlé de leur santé mentale à un professionnel de la santé au cours des 12 derniers mois.
Pour chaque professionnel de la santé sélectionné ci-dessus, on a demandé aux répondants de quelle façon ils avaient communiqué avec cette personne. Ils pouvaient choisir l’une des options suivantes : a) en personne, b) par téléphone (voix seulement), c) par vidéo sur un téléphone, une tablette ou un ordinateur, ou d) par message texte ou clavardage écrit (chat).
Besoins perçus en matière de soins de santé mentale
L’évaluation des besoins insatisfaits en matière de soins de santé mentale était fondée sur des questions adaptées du questionnaire sur les besoins perçus en matière de soins (Perceived Need for Care Questionnaire – PNCQ)Note .
Dans le cadre de l’ESMAS, on a demandé à tous les répondants s’ils avaient reçu quatre principaux types d’aide :
- Information à propos de ces problèmes, leurs traitements ou les services disponibles
- Médicaments
- Consultation, thérapie, ou aide au niveau des relations interpersonnelles
- « Autres » types d’aide.
Il leur a ensuite été demandé s’ils estimaient avoir besoin de chacun des types d’aide qu’ils n’avaient pas reçus et s’ils estimaient avoir besoin de plus des types d’aide qu’ils avaient reçus.
Pour chaque type d’aide, quatre groupes ont été créés :
- Aucun besoin – personnes qui ne recevaient pas d’aide et qui estimaient ne pas en avoir besoin;
- Besoin complètement satisfait – personnes qui recevaient de l’aide et qui l’estimaient adéquate;
- Besoin partiellement satisfait – personnes qui recevaient de l’aide, mais pas autant que ce dont elles estimaient avoir besoin;
- Besoin insatisfait – personnes qui ne recevaient pas d’aide, mais qui estimaient en avoir besoin.
Une variable composite a été créée avec les quatre mêmes catégories pour définir les besoins perçus pour tous les types d’aide.
Points forts et limites de l’utilisation d’enquêtes pour étudier la santé mentale et l’accès aux soins
Les données utilisées dans cette étude s’appuient sur l’exactitude des déclarations des personnes interrogées. L’état de santé mentale actuel peut fausser le rappel des symptômes de santé mentale et des soins de santé reçus dans le passéNote . Il se peut aussi que les personnes qui ont reçu un traitement et dont la santé mentale s’est améliorée ne soient pas incluses parmi celles qui répondent actuellement aux critères diagnostiques d’un trouble mental. Les données administratives ne sont pas sujettes à ces biais liés à l’autodéclaration et peuvent fournir de l’information sur l’utilisation des services de santé mentale et les diagnostics de troubles mentaux en milieu clinique. Cependant, l’un des points forts de l’ESMAS est que ces données peuvent être utilisées pour estimer le fardeau de la maladie mentale dans l’ensemble de la population, et pas seulement chez les personnes qui ont eu accès à des services de soins de santé ou qui ont reçu un diagnostic formel. Cette étude a révélé que de nombreuses personnes qui présentaient des symptômes cliniquement significatifs n’ont même pas parlé de leur santé mentale à un prestataire de soins.
- Date de modification :
