Publications
Mettre l'accent sur les Canadiens : résultats de l'Enquête sociale générale
Les bénéficiaires de soins à domicile
Les bénéficiaires de soins à domicile
 Consulter la version la plus récente.
Consulter la version la plus récente.
Information archivée dans le Web
L’information dont il est indiqué qu’elle est archivée est fournie à des fins de référence, de recherche ou de tenue de documents. Elle n’est pas assujettie aux normes Web du gouvernement du Canada et elle n’a pas été modifiée ou mise à jour depuis son archivage. Pour obtenir cette information dans un autre format, veuillez communiquer avec nous.

par Maire Sinha et Amanda Bleakney
- Un peu plus de deux millions de Canadiens ont reçu des soins en 2012
- La plupart des bénéficiaires sont des femmes
- Les problèmes de santé mentale étaient la principale raison de recevoir des soins
- Les hommes et les femmes reçoivent des soins pour des raisons semblables
- Quatre bénéficiaires sur dix déclarent avoir un problème de santé grave
- Les membres de la famille et les amis sont la source de soutien la plus courante
- L’aide de professionnels est plus courante chez les bénéficiaires souffrant de fibromyalgie, de la maladie d’Alzheimer et de problèmes de santé mentale
- Les membres de la famille et les amis n’offrent pas les mêmes types d’aide que les professionnels
- Les bénéficiaires reçoivent généralement de l’aide pour différents types de tâches
- Les bénéficiaires reçoivent habituellement 7 heures de soins par semaine de la part des membres de la famille et des amis
- La plus forte intensité des soins prodigués est celle offerte par le conjoint
- Les bénéficiaires atteints de la maladie d’Alzheimer ou de démence recevaient le plus grand nombre d’heures de soins
- Le nombre d’heures de soins augmente selon la gravité du problème de santé, mais dans une proportion moindre pour les soins fournis par des professionnels
- La plupart des bénéficiaires recevaient de l’aide depuis plus d’un an
- Le soutien émotionnel est souvent moins fréquent chez les bénéficiaires qui comptent seulement sur l’aide de professionnels
- La plupart des bénéficiaires déclaraient recevoir une aide suffisante, mais pas toujours de la source de leur choix
- Résumé
- Source des données
- Références
- Notes
Les dernières décennies ont vu une transition graduelle des soins en établissement vers les soins à domicile pour les Canadiens qui ont des problèmes de santé chroniques ou des besoins liés au vieillissement (Keefe, Hawkins et Fancy 2013). L’importance accordée aux soins à domicile suivait l’évolution de la structure démographique du Canada, les aînés représentant une proportion croissante de la population, ainsi que la préférence émergente pour « le vieillissement chez soi », quels que soient l’âge ou la capacité (Pynoos, Nishita, Cicero et Caraviello 2008).
Les soins à domicile sont souvent considérés comme une option souhaitable pour les Canadiens qui ont besoin de soins chroniques, palliatifs ou de réadaptation. Dans bien des cas, c’est parce qu’ils se sentent plus à l’aise dans un environnement qui leur est familier et où ils peuvent conserver une certaine indépendance (HHCA 2010). L’ampleur et la nature de l’aide requise et reçue peuvent varier; il en va de même pour la source des soins. Certains bénéficiairesNote 1 reçoivent seulement l’aide des membres de la famille, de leurs amis et de leurs voisins, tandis que d’autres combinent cette aide avec des services professionnels. Un dernier groupe dépend entièrement de l’aide de professionnels pour répondre à ses besoins.
Le présent rapport utilise les données de l’Enquête sociale générale (ESG) de 2012 pour tracer le profil des soins reçus au Canada afin de mieux comprendre la situation des Canadiens qui dépendent des soins à domicileNote 2. On examine notamment les raisons pour lesquelles les soins sont reçus, qui sont les personnes qui fournissent de l’aide ainsi que la nature et l’intensité des soins. Une brève discussion de la satisfaction à l’égard des soins reçus est également présentée à la fin du présent rapport.
Un peu plus de deux millions de Canadiens ont reçu des soins en 2012
Selon l’ESG de 2012, 8 % des Canadiens âgés de 15 ans et plus avaient reçu une forme quelconque de soins à domicile au cours des 12 derniers mois, ce qui correspond à 2,2 millions de personnes ayant eu besoin d’aide pour des problèmes de santé de longue durée, une incapacité ou des besoins liés au vieillissement.
Il s’agit d’un groupe diversifié qui compte non seulement des aînés, mais aussi de jeunes adultes et des adultes d’âge moyen. En 2012, un peu moins du tiers (29 %) des bénéficiaires étaient âgés de moins de 45 ans. Ce groupe était composé de jeunes adultes de moins de 25 ans, soit 1 Canadien sur 10 recevant une forme d’aide quelconque à domicile (graphique 1). Fait à noter, un autre 1 sur 10 avait entre 25 et 34 ans.
Néanmoins, comme il a été démontré lors d’études antérieures, les aînés constituaient encore la majorité des bénéficiaires. Le quart (27 %) d’entre eux étaient âgés de 75 ans et plus, dont un peu moins de la moitié avaient 85 ans et plus.

La plupart des bénéficiaires sont des femmes
Une id majorité (56 %) de bénéficiaires étaient des femmes, en partie parce qu’elles vivent plus longtemps et qu’elles représentent donc une plus forte proportion des personnes âgées. Les femmes constituaient 58 % des bénéficiaires de 65 à 74 ans, et 65 % de ceux de 75 ans et plus.
La plus grande représentation des femmes parmi les bénéficiaires ne se limitait pas aux aînées. Les femmes constituaient la majorité des bénéficiaires dans presque tous les groupes d’âge, sauf les plus jeunes. Entre 15 et 34 ans, les hommes représentaient une faible majorité des bénéficiaires, soit 55 %.
Les problèmes de santé mentale étaient la principale raison de recevoir des soins
Les personnes ont besoin de soins pour différentes raisonsNote 3. En 2012, les problèmes de santé mentale étaient la raison la plus fréquente : au Canada, une personne sur sept (14 %) déclarant recevoir des soins parce qu’elle souffrait de dépression, de schizophrénie ou d’un autre problème de santé mentale (graphique 2). D’autres raisons étaient également invoquées : les blessures causées par un accident (10 %), les besoins liés au vieillissement (9 %), les maladies cardiovasculaires (9 %), l’arthrite (8 %) et le cancer (8 %).
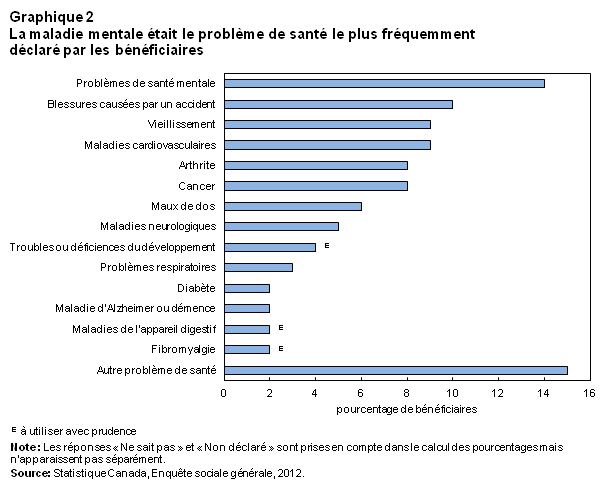
Les raisons des soins différaient quelque peu selon l’âge. L’importance relative des problèmes de santé mentale diminuait, et les raisons des soins se diversifiaient avec l’âge. Par exemple, plus du tiers (35 %) des bénéficiaires de moins de 25 ans indiquaient un problème de santé mentale comme principale raison de recevoir des soins, mais ce pourcentage diminuait pour s’établir à 12 % chez les bénéficiaires de 55 à 64 ans. De plus, ces personnes étaient tout aussi susceptibles de demander de l’aide parce qu’elles devaient composer avec le cancer (13 %).
En outre, les aînés disaient rarement avoir besoin de soins pour des problèmes de santé mentale (2 %E). Le vieillissement était la raison la plus courante de recevoir de l’aide chez les bénéficiaires âgés de 65 ans et plus (23 %).
Les hommes et les femmes reçoivent des soins pour des raisons semblables
Les raisons de recevoir des soins étaient semblables chez les hommes et les femmes. Fait à noter, les hommes étaient tout aussi susceptibles que les femmes de recevoir des soins pour les deux problèmes de santé les plus courants : les problèmes de santé mentale et les blessures causées par un accident.
On observait certaines différences entre les sexes, mais celles-ci pouvaient être attribuables aux maladies liées au vieillissement et aux problèmes de santé propres à chaque sexe. Les femmes étaient plus susceptibles que les hommes de recevoir des soins pour des besoins liés au vieillissement et pour l’arthrite, deux raisons liées à la plus forte proportion de femmes chez les aînés. D’autres différences pourraient être liées aux différents risques de problèmes de santé chez les hommes et les femmes. Par exemple, la fibromyalgie, un problème qui touche de façon générale les femmes, était une raison mentionnée presque exclusivement par celles-ci, tandis que les maladies cardiovasculaires étaient la raison la plus souvent invoquée chez les hommes.
Quatre bénéficiaires sur dix déclarent avoir un problème de santé grave
Les Canadiens qui recevaient des soins pour un problème de santé de longue duréeNote 4 devaient répondre à des questions sur la gravité de ce problème. La gravité du problème de santé pourrait être liée à l’intensité de la douleur, au pronostic, à la nature chronique du problème et/ou à la capacité physique ou mentale. En ce qui concerne la gravité, peu de bénéficiaires (18 %) ont déclaré avoir un problème de santé léger, et la plupart ont indiqué un problème modéré (38 %) ou grave (42 %). La proportion de bénéficiaires qui mentionnaient un problème grave était plus élevée pour certains problèmes de santé, dont la fibromyalgie (67 %), les problèmes de dos (61 %), l’arthrite (48 %) et le cancer (48 %).
Les membres de la famille et les amis sont la source de soutien la plus courante
Les soins reçus peuvent provenir de différentes sources. La plupart du temps, les bénéficiaires comptaient sur l’aide des membres de la famille et des amis (88 %), mais la moitié d’entre eux recevaient aussi l’aide de professionnels. Relativement peu de Canadiens (12 %) comptaient seulement sur l’aide offerte par des professionnels.
Chez ceux qui comptaient sur le soutien des membres de la famille et des amis, près de 7 sur 10 avaient plus d’un aidant. Comme on pouvait s’y attendre, les principaux fournisseurs de soins étaient le plus souvent des membres de la famille immédiate. En 2012, 39 % des bénéficiaires canadiens étaient surtout aidés par un conjoint, marié ou de fait; 24 %, par un enfant adulte; et 19 %, par le père ou la mère (graphique 3). Les aidants principaux les moins fréquents étaient les membres de la famille élargie ainsi que les frères et sœurs (10 %) et les amis et voisins (8 %).
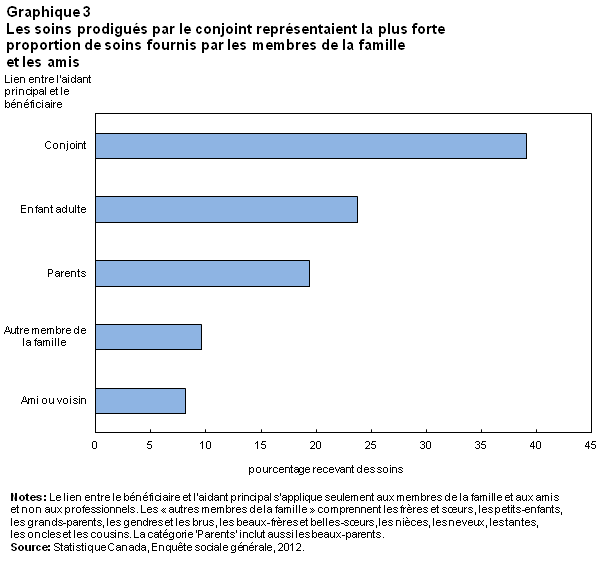
Dans l’ensemble, 7 bénéficiaires sur 10 vivaient avec leur aidant principal. C’était le cas pour pratiquement tous les bénéficiaires recevant de l’aide de leur conjoint (98 %), ainsi que pour 78 % de ceux qui recevaient de l’aide de leur père ou de leur mère, 46 % d’un enfant adulte et 33 %, d’un ami.
Début de l'encadré 1
Encadré 1 : Tendances dans les soins reçusNote encadré 1
Dans divers secteurs, le vieillissement de la population a suscité un intérêt croissant à l’égard des besoins des Canadiens âgés et des services leur étant destinés, ainsi que la prise en compte de ces besoins et services. Cela est particulièrement le cas pour le secteur des soins de santé, y compris les soins à domicile aux personnes âgées. À partir des données de l’ESG, il est possible d’examiner les tendances dans les soins fournis par la famille ou les amis, aux Canadiens âgés, ainsi qu’aux futurs aînés, c’est-à-dire ceux qui ont actuellement de 45 à 64 ansNote encadré 2.
En 2012, environ 595 000 Canadiens âgés avaient reçu des soins d’un membre de la famille ou d’un ami pour un problème de santé de longue durée au cours des 12 derniers mois. Cela représente environ 12 % des personnes âgées, semblable à la proportion d’aînés qui recevaient des soins en 2007. Aucun changement significatif n’a été observé chez les personnes moins âgées qui comptaient sur l’aide des membres de la famille et des amis. Dans les deux années (2007 et 2012), 6 % des Canadiens âgés de 45 à 64 ans ont reçu l’aide d’un membre de la famille ou d’un ami pour composer avec leur problème de santé chronique.
Notes
Fin de l'encadré 1
L’aide de professionnels est plus courante chez les bénéficiaires souffrant de fibromyalgie, de la maladie d’Alzheimer et de problèmes de santé mentale
Le recours à des services professionnels, c’est-à-dire des travailleurs rémunérés ou des organismes, peut être influencé par une foule de facteurs, dont le besoin, la disponibilité des membres de la famille et des amis, le coût et le soutien financier. En général, les professionnels peuvent être des professionnels de la santé autorisés, comme le personnel infirmier et les physiothérapeutes, ou du personnel non médical dont le rôle consiste à fournir de l’aide pour les « activités de la vie quotidienne » (Organisation mondiale de la Santé, s.d.).
Selon l’ESG de 2012, les services professionnels étaient généralement plus courants pour certains problèmes de santé. Les bénéficiaires souffrant de fibromyalgie, de la maladie d’Alzheimer ou de démence ou ayant des problèmes de santé mentale étaient les plus susceptibles d’avoir obtenu l’aide de professionnels au cours de l’année précédente, tandis que ceux ayant des problèmes de dos étaient les moins susceptibles d’en avoir reçu (graphique 4).
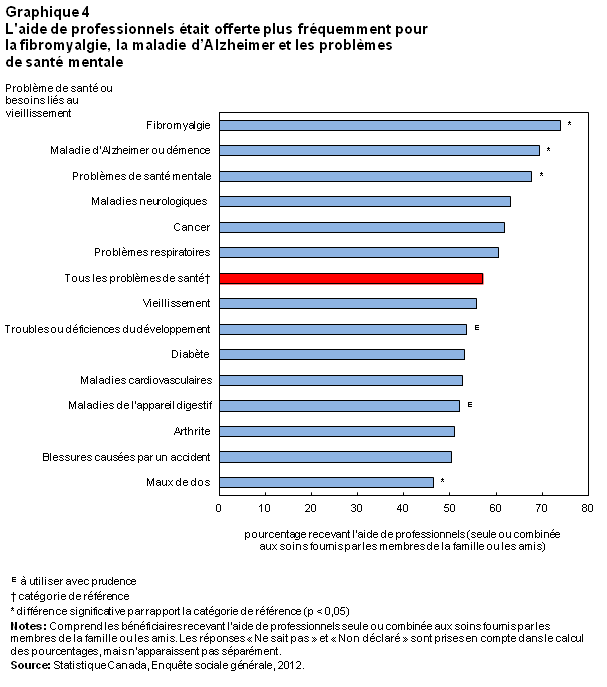
Il n’y avait pas de différence dans l’utilisation des services professionnels selon la gravité du problème de santé, c’est-à-dire que les bénéficiaires ayant un problème grave étaient tout aussi susceptibles de recevoir l’aide de professionnels que ceux dont le problème de santé était léger (61 % comparativement à 58 %).
Début de l'encadré 2
Encadré 2 : Variations provinciales dans les soins reçus
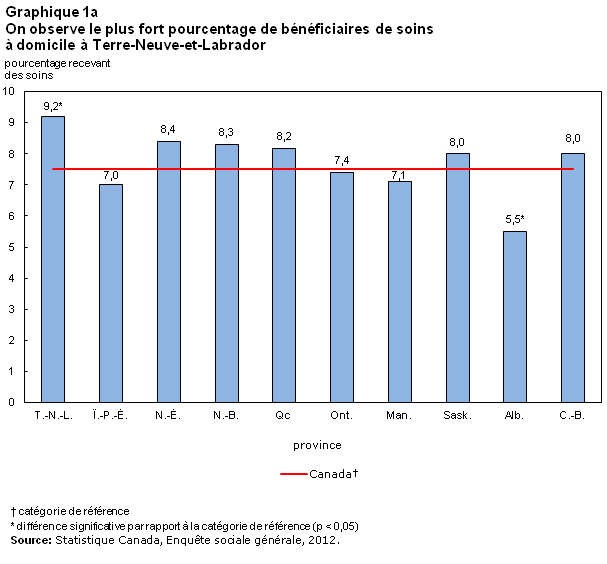
La proportion de personnes recevant des soins pour un problème de santé de longue durée, une incapacité ou des besoins liés au vieillissement était la même partout au Canada. Les seules exceptions ont été observées à Terre-Neuve-et-Labrador, où la proportion était significativement plus élevée (9 %), et en Alberta, où elle était beaucoup plus faible (5 %) (graphique de l’encadré). Ces différences étaient pour une large part le reflet des divers niveaux de soins aux aînés, bien que les niveaux de soins en Alberta soient aussi moins élevés chez la population âgée de moins de 65 ans.
Tout comme à l’échelle nationale, les bénéficiaires de toutes les provinces comptaient généralement sur l’aide des membres de la famille et des amis. Toutefois, l’utilisation de services professionnels par les bénéficiaires variait au Canada. Ceux de Terre-Neuve-et-Labrador étaient moins susceptibles de déclarer avoir recours à des services professionnels, moins de la moitié (46 %) déclarant cette source d’aide au cours de la dernière année. Parallèlement, au moins les deux tiers des bénéficiaires au Québec et au Manitoba avaient reçu l’aide de professionnels.
Fin de l'encadré 2
Les membres de la famille et les amis n’offrent pas les mêmes types d’aide que les professionnels
Les questions posées aux bénéficiaires portaient non seulement sur la source des soins, mais aussi sur les types d’aide reçue. Les réponses étaient fournies séparément pour les soins prodigués par les membres de la famille ou les amis et l’aide de professionnels, étant donné les différences manifestes entre ces deux sources de soutien.
Dans le cas des soins prodigués par les membres de la famille ou les amis, le transport venait en tête de liste des activités de soutien. De plus, 8 bénéficiaires sur 10 (83 %) recevaient une aide au transport pour faire les courses, aller à des rendez-vous chez le médecin ou participer à des activités sociales. L’aide aux tâches domestiques (67 %) ainsi qu’à l’entretien de la maison et aux travaux extérieurs (53 %) était aussi très courante (graphique 5).
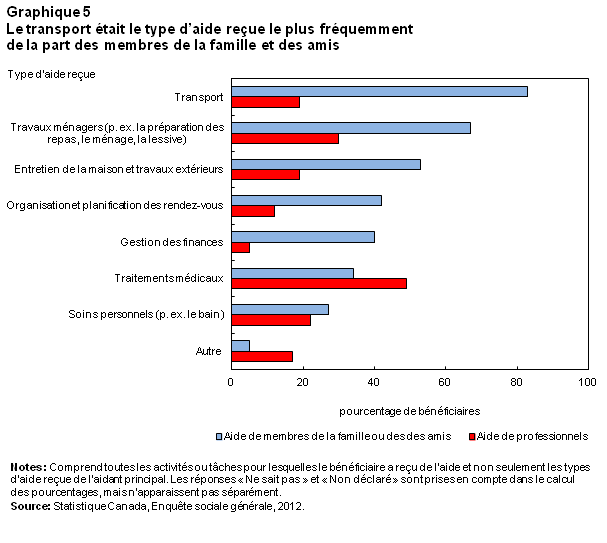
Par comparaison, l’aide reçue de professionnels était plus souvent de nature médicale. La moitié des bénéficiaires (49 %) recevant l’aide de professionnels faisaient appel à ces services pour changer leurs pansements, mesurer leur pression artérielle, surveiller leur rythme cardiaque ou subir d’autres examens ou traitements médicaux. L’aide de professionnels pour les travaux ménagers tels que la préparation des repas et la lessive venait loin derrière (30 %), suivie des soins personnels, comme prendre un bain, s’habiller et se coiffer (22 %).
Les services de soins à domicile fournis par des professionnels reflètent probablement leurs rôles et mandats distincts, qui peuvent limiter les types d’aide fournie. Par exemple, l’aide au transport dépasse souvent la portée des fonctions prescrites et pourrait ne pas être couverte par l’assurance de l’employeur.
Les bénéficiaires reçoivent généralement de l’aide pour différents types de tâches
L’aide reçue couvre souvent plus d’un type de tâches. Habituellement, les membres de la famille et les amis des bénéficiaires offraient de l’aide avec une médiane de trois types de tâches, par exemple, pour le transport, les travaux ménagers et l’entretien de la maison ainsi que pour les soins personnels. Ils aidaient rarement à accomplir une seule tâche (16 %). En fait, plus de la moitié des bénéficiaires (53 %) disaient recevoir de l’aide pour deux à quatre tâches (graphique 6). Une autre tranche de 31 % en recevaient pour cinq tâches et plus.

De façon générale, l’aide reçue de professionnels concernait un moins grand nombre de tâches ou activités. Les professionnels fournissaient de l’aide avec une médiane de seulement deux tâches. En fait, l’aide pour effectuer une seule tâche était de loin le scénario le plus courant pour les professionnels, la moitié des bénéficiaires (49 %) déclarant recevoir de l’aide pour une seule tâche, comme les soins médicaux ou personnels. Le pourcentage de services offerts par des professionnels diminuait en fonction de chaque tâche additionnelle, ce qui signifie que très peu de bénéficiaires (6 %) recevaient l’aide de professionnels pour cinq tâches et plus.
Les bénéficiaires reçoivent habituellement 7 heures de soins par semaine de la part des membres de la famille et des amis
Dans bien des cas, le nombre et l’éventail de tâches sont étroitement liés à l’intensité des soins, c’est-à-dire le nombre d’heures de soins par semaine. Dans l’ensemble, les bénéficiaires qui recevaient l’aide des membres de leur famille ou de leurs amis déclaraient un nombre médian de 7 heures de soins par semaine. Ce nombre s’établissait à 9 heures par semaine pour l’aide offerte pour 4 types de tâches, et à 20 heures dans le cas de celle fournie pour au moins 5 tâches.
Dans l’ensemble, le nombre d’heures de soins professionnels était inférieur au nombre d’heures de soins prodigués par les membres de la famille ou les amis. Les Canadiens qui comptaient en partie ou entièrement sur l’aide de professionnels déclaraient un nombre médian de 2 heures de soins professionnels par semaine. Le nombre d’heures de soins professionnels restait le même, que le bénéficiaire compte exclusivement sur l’aide de professionnels ou qu’il reçoive des soins de la part des membres de la famille et des amis.
Un certain nombre de facteurs pourrait expliquer la différence d’intensité entre les soins prodigués par les membres de la famille et les amis et ceux fournis par des professionnels. L’aide offerte par les membres de la famille et les amis couvre habituellement un plus grand nombre de tâches; l’aidant peut résider dans le même logement que le bénéficiaire et il est plus susceptible d’entretenir des liens affectifs et/ou d’avoir des obligations, réelles ou perçues; et les soins sont souvent fournis par plusieurs membres de la famille ou amis. Par ailleurs, le bénéficiaire pourrait ne pas disposer des ressources financières requises pour obtenir plus d’aide professionnelle.
La plus forte intensité des soins prodigués est celle offerte par le conjoint
L’intensité des soins fournis par les membres de la famille ou les amis variait selon le lien entre bénéficiaire et l’aidant principal. Les conjoints fournissaient le plus grand nombre d’heures de soins. Le nombre médian d’heures de soins prodigués chaque semaine était de 9 pour les conjoints, soit 2 heures de plus que pour les membres de la famille et les amis. Venaient ensuite les parents et les enfants du bénéficiaire, soit 6E heures de soins par semaine, puis les autres membres de la famille, comme les frères et sœurs et les membres de la famille élargie (4E heures par semaine) et les amis (4E heures par semaine).
Les bénéficiaires atteints de la maladie d’Alzheimer ou de démence recevaient le plus grand nombre d’heures de soins
Le nombre d’heures de soins par semaine était plus élevé chez les personnes atteintes de la maladie d’Alzheimer ou la démence. Ces bénéficiaires déclaraient habituellement 37E heures de soins fournis par les membres de la famille ou les amis par semaine. Par contre, le nombre d’heures de soins fournis chaque semaine par les membres de la famille ou des amis était inférieur à la moyenne pour les problèmes de santé mentale (3 heures). Cela s’expliquerait en partie par les besoins et par le fait que ces soins sont combinés avec des services professionnels. Lorsque les bénéficiaires ne recevaient pas l’aide de professionnels, le nombre médian d’heures de soins fournis par les membres de la famille et les amis s’établissait à 7E pour ceux ayant des problèmes de santé mentale.
Les bénéficiaires ayant des problèmes de santé mentale recevaient les soins professionnels les moins intenses, malgré une probabilité globale plus élevée que la moyenne de nécessiter des services professionnels. Le nombre d’heures de soins ne variait pas de façon significative, que les services professionnels soient combinés ou non avec l’aide des membres de la famille et des amis.
Le nombre d’heures de soins augmente selon la gravité du problème de santé, mais dans une proportion moindre pour les soins fournis par des professionnels
La gravité du problème de santé signifie que les membres de la famille et les amis doivent consacrer un plus grand nombre d’heures de soins. Dans l’ensemble, les bénéficiaires déclaraient environ 4 heures de soins par semaine pour un problème de santé léger, ce nombre atteignant 7 heures pour un problème modéré et 10 heures pour un problème grave. La gravité du problème de santé avait une faible incidence sur le nombre d’heures de soins fournis par des professionnels. Le nombre médian d’heures de soins par semaine offert par des professionnels était de 1E pour les problèmes de santé légers et de 2 pour ceux que l’on qualifiait de graves.
La plupart des bénéficiaires recevaient de l’aide depuis plus d’un an
Alors que la période de référence pour la mesure de l’intensité des soins couvrait les 12 derniers mois, la vaste majorité (91 %) des bénéficiaires recevaient une forme d’aide quelconque de la part des membres de la famille ou de leurs amis depuis plus d’un an. En fait, environ un bénéficiaire sur trois (29 %) recevait des soins de l’aidant principal depuis 10 ans et plus. Ce scénario était plus courant chez les bénéficiaires ayant des maladies neurologiques telles que la maladie de Parkinson (46 %) ou des besoins liés au vieillissement (39 %).
Début de l'encadré 3
Encadré 3 : Participation au marché du travail
Un bénéficiaire sur cinq est trop malade pour travailler ou exercer une autre activité principale
Les bénéficiaires ayant un problème de santé de longue durée sont parfois incapables d’accomplir leurs tâches quotidiennes, qu’il s’agisse d’un travail rémunéré, des soins aux enfants ou d’une autre activité principale. Dans l’ensemble, 21 % des bénéficiaires affirmaient avoir été trop malades pour travailler ou exercer d’autres activités principales au cours des 12 derniers mois. La plupart de ces bénéficiaires étaient âgés de 45 à 64 ans et avaient un problème de santé grave. Ils arrivaient aussi au premier rang pour ce qui est de l’intensité des soins prodigués par les membres de la famille ou les amis; en effet, ils recevaient un nombre médian de 10 heures de soins par semaine, comparativement à 7 heures pour l’ensemble des bénéficiaires. On n’observait toutefois pas de différence considérable en ce qui a trait à l’intensité des soins reçus de la part de professionnels.
Certains bénéficiaires ayant un problème de santé de longue durée pouvaient quand même participer au marché du travail. En 2012, un bénéficiaire sur cinq affirmait que son activité principale consistait à travailler à un emploi rémunéré ou à son propre compte. Cette proportion atteignait 32 % chez les bénéficiaires âgés de moins de 65 ans. Ces bénéficiaires moins de 65 ans recevaient globalement les soins les moins intenses, déclarant un nombre médian de 5 heures de soins de la part des membres de leur famille ou de leurs amis et de 1 heure provenant de professionnels. Ils étaient aussi moins susceptibles de qualifier leur problème de santé comme étant grave (30 % contre 36 %) et plus enclins à déclarer que celui-ci était modéré (44 % contre 33 %).
On a demandé aux bénéficiaires qui ne travaillaient pas à un emploi rémunéré ou à leur propre compte quand ils avaient travaillé pour la dernière fois. Environ une moitié (48 %) des bénéficiaires de moins de 65 ans qui ne travaillaient pas à un emploi rémunéré ou à leur propre compte disaient avoir travaillé au cours des cinq dernières années, tandis que 31 % déclaraient ne pas avoir travaillé depuis plus de 10 ans. Le pourcentage de bénéficiaires qui avaient travaillé au cours des cinq dernières années était inversement proportionnel à l’âge, ce pourcentage étant plus élevé chez les plus jeunes et plus faible chez les plus vieux.
Les bénéficiaires ont généralement un revenu moins élevé
Le revenu des bénéficiaires est étroitement lié à leur activité principale, particulièrement lorsqu’ils sont incapables de travailler en raison d’un problème de santé. Les bénéficiaires âgés de moins de 65 ans étaient deux fois plus susceptibles que les autres Canadiens d’avoir un revenu du ménage de 40 000 $ ou moins (26 % contre 13 %). Ils étaient aussi proportionnellement moins nombreux à déclarer un revenu de 60 000 $ et plus (40 % contre 53 %). On observait la différence la plus marquée dans le revenu du ménage entre les bénéficiaires et les autres Canadiens chez les 35 à 64 ans.
Des différences dans le revenu du ménage étaient aussi manifestes chez les aînés, mais seulement pour les niveaux de revenu les moins élevés. En 2012, 39 % des bénéficiaires âgés avaient un revenu de 40 000 $ ou moins, comparativement à 31 % chez les autres aînés. Les bénéficiaires âgés (22 %) étaient tout aussi susceptibles que les autres aînés (24 %) d’avoir un revenu du ménage de 60 000 $ et plus.
Fin de l'encadré 3
Le soutien émotionnel est souvent moins fréquent chez les bénéficiaires qui comptent seulement sur l’aide de professionnels
Il peut être difficile sur le plan émotionnel de faire face à un problème de santé de longue durée ou aux défis associés au vieillissement. On a demandé aux bénéficiaires s’ils recevaient un soutien émotionnel. Dans l’ensemble, les trois quarts (74 %) ont indiqué qu’un membre de la famille ou un ami avait passé du temps ou engagé une conversation avec eux, les avait réconfortés ou avait fourni une autre forme de soutien émotionnel. Les plus susceptibles de déclarer un soutien émotionnel étaient les bénéficiaires recevant de l’aide des membres de la famille et des amis ainsi que des services professionnels (80 %), suivis de près par ceux qui obtenaient seulement des soins des membres de la famille et des amis (75 %).
Chez les Canadiens recevant seulement l’aide de professionnels, le soutien émotionnel n’était pas aussi fréquent. Plus de la moitié (54 %) disaient n’avoir reçu aucun soutien émotionnel de la part des membres de la famille et des amis au cours des 12 derniers mois, tandis qu’un peu plus du quart (28 %) affirmaient que leurs aidants professionnels étaient une source de soutien émotionnel.
La plupart des bénéficiaires déclaraient recevoir une aide suffisante, mais pas toujours de la source de leur choix
Quelle que soit la source des soins, la plupart des bénéficiaires (84 %) estimaient avoir reçu les soins ou l’aide nécessaires au cours des 12 derniers mois. Cependant, il leur arrivait parfois d’exprimer le désir de recevoir de l’aide d’une autre source de soins. En 2012, 20 % de ceux qui recevaient seulement de l’aide des membres de leur famille ou de leurs amis auraient préféré bénéficier de services professionnels, et 15 % de ceux qui recevaient seulement des soins professionnels auraient préféré obtenir de l’aide des membres de la famille ou des amis.
La plupart des bénéficiaires (82 %) étaient satisfaits de l’équilibre entre l’aide reçue des membres de la famille et des amis et celle obtenue de professionnels. Plus particulièrement, 79 % des bénéficiaires insatisfaits ont déclaré qu’ils auraient eu besoin de plus de services professionnels. Une autre proportion de 18 %E ont indiqué qu’ils auraient préféré recevoir plus d’aide de la part des membres de la famille et des amis.
Début de l'encadré 4
Encadré 4 : Les Canadiens qui ne reçoivent pas de soins — les besoins non satisfaitsBox note 1
On demandait aux Canadiens participant à l’Enquête sociale générale s’ils avaient besoin d’aide pour un problème de santé de longue durée, une incapacité ou des besoins liés au vieillissement, mais n’en avaient pas reçu au cours des 12 derniers mois. En 2012, 2 % des Canadiens faisaient partie de cette catégorie, c’est-à-dire qu’ils avaient un problème de santé de longue durée ou des besoins liés au vieillissement, mais qu’ils devaient se tirer d’affaire seuls. La majorité (63 %) d’entre eux affirmait avoir demandé de l’aide à des membres de la famille ou à des amis, mais qu’ils n’en avaient pas reçu.
Chez ceux qui n’ont pas demandé d’aide, 39 % déclaraient qu’ils auraient pu recevoir une aide quelconque s’ils en avaient fait la demande. Une autre proportion de 33 % pensaient être peu susceptibles d’en recevoir et 28 % n’étaient pas certains.
Les Canadiens sans problème de santé de longue durée ou n’ayant pas de besoins liés au vieillissement étaient généralement optimistes quant à la possibilité de recevoir de l’aide le cas échéant. Environ 8 Canadiens sur 10 étaient d’avis qu’ils pourraient obtenir de l’aide de la part des membres de la famille ou des amis si nécessaire.
Note
Fin de l'encadré 4
Résumé
Au total, 2,2 millions de Canadiens, ou 8 % de la population canadienne âgée de 15 ans et plus, recevaient des soins à domicile. Les aînés représentaient la plus grande proportion de bénéficiaires. Contrairement aux bénéficiaires plus jeunes qui avaient le plus souvent des problèmes de santé mentale, les aînés recevaient souvent de l’aide pour des besoins liés au vieillissement. Dans l’ensemble, les raisons de recevoir des soins les plus fréquemment déclarées étaient les problèmes de santé mentale, suivis des blessures causées par un accident, des besoins liés au vieillissement et des maladies cardiovasculaires.
Dans la plupart des cas, les bénéficiaires comptaient sur l’aide des membres de la famille et des amis, mais ils combinaient souvent cette aide avec des services professionnels. Peu de Canadiens comptaient seulement sur des services professionnels. Les soins fournis par des membres de la famille ou des amis portaient sur des tâches plus diversifiées et plus nombreuses et différaient en nature et en intensité de ceux prodigués par des professionnels.
La plupart des bénéficiaires estimaient avoir reçu les soins ou l’aide nécessaires au cours des 12 derniers mois et ne préféraient pas d’autres sources de soins. Cependant, ceux qui étaient insatisfaits de l’équilibre entre l’aide des membres de la famille et des amis et celle reçue de professionnels mentionnaient un plus grand besoin de services professionnels.
Source des données
Le présent article est fondé sur le cycle 26 de l’Enquête sociale générale (ESG) portant sur les soins donnés et reçus. Cette enquête vise à fournir des estimations sur la prestation et l’obtention de soins au Canada ainsi que sur les caractéristiques des bénéficiaires de soins et des aidants familiaux.
Échantillonnage
La population cible comprenait toutes les personnes de 15 ans et plus vivant dans les dix provinces du Canada, sauf les résidents à temps plein d’établissements. En 2012, tous les répondants ont été interviewés par téléphone. Les ménages qui ne possédaient pas de téléphone ou qui utilisaient uniquement un téléphone cellulaire ont été exclus. Selon la plus récente Enquête sur le service téléphonique résidentiel, menée en 2010, ces deux groupes combinés représentaient environ 14 % de la population cible. Cette proportion pourrait être plus élevée pour l’enquête de 2012 étant donné la hausse probable du nombre de ménages ayant seulement un téléphone cellulaire. Les estimations de l’enquête ont été ajustées (pondérées) de manière à représenter tous les membres de la population cible, y compris ceux ne possédant pas de téléphone ou ayant seulement un téléphone cellulaire. Une fois que l’on avait contacté un ménage, une personne de 15 ans et plus était sélectionnée de façon aléatoire pour participer à l’enquête. En 2012, la taille de l’échantillon s’établissait à 23 093 répondants.
Collecte des données
Les données ont été recueillies entre mars 2012 et janvier 2013 inclusivement. On a eu recours aux interviews téléphoniques assistées par ordinateur (ITAO) pour recueillir les données. Les répondants ont été interviewés dans la langue officielle de leur choix. L’interview par personne interposée était permise. Cette situation représentait 4 % des interviews.
Taux de réponse
Le taux de réponse global se situait à 65,7 %. Les catégories de non-réponse comprenaient les personnes qui ont refusé de participer, qui n’ont pu être jointes ou qui ne parlaient ni l’anglais ni le français. Les estimations de l’enquête ont été pondérées pour représenter la population canadienne de 15 ans et plus ne vivant pas en établissement.
Limites des données
Comme c’est le cas de toutes les enquêtes-ménages, les données comportent des limites. Les résultats reposent sur un échantillon et, par conséquent, sont sujets à des erreurs d’échantillonnage. Des résultats légèrement différents auraient pu être obtenus si toute la population avait participé à l’enquête. Dans le présent article, nous utilisons le coefficient de variation (c.v.) comme mesure de l’erreur d’échantillonnage. Toute estimation dont le c.v. est supérieur à 33,3 % n’est pas publiée, parce qu’elle n’est pas assez fiable. Dans ces cas, on utilise le symbole « F » au lieu d’une estimation dans les graphiques et les tableaux de données. Lorsque le c.v. d’une estimation se situe entre 16,6 % et 33,3 %, on utilise le symbole « E » et il faut se servir de cette estimation avec prudence. Dans le cas des statistiques descriptives et des analyses par recoupement, des différences statistiquement significatives ont été déterminées sur la base d’une valeur p de 5 %.
Références
Chappell, Neena L., et Laura M. FUNK. 2011. « Social support, caregiving, and aging », La Revue canadienne du vieillissement, vol. 30, no 3, p. 355 à 370.
CRANSWICK, Kelly. 2002. Enquête sociale générale, cycle 16 : la prestation de soins dans une société vieillissante, produit no 89-582-X au catalogue de Statistique Canada.
DENTON, Frank T., et Byron G. SPENCER. 2010. « Chronic health conditions: changing prevalence in an aging population and some implications for the delivery of health care services », La Revue canadienne du vieillissement, vol. 29, no 1, p. 11 à 21.
Evans, Robert G., et autres. 2001. « Apocalypse no: population aging and the future of health care systems », La Revue canadienne du vieillissement, vol. 20, no 1, p. 160 à 191.
Home Health Care Agencies.2010. Benefits of Home Health Care (site consulté le 21 janvier 2014).
KEEFE, Janice, Glenda HAWKINS et Pamela FANCEY. 2013. A portrait of unpaid care in Nova Scotia, Healthy Balance Research Program, p. 1 à 62.
LAURENT, Martel. 2013 (septembre). « Mortalité : aperçu, 2010 et 2011 », Rapport sur l’état de la population du Canada, produit no 91‑209-X au catalogue de Statistique Canada.
Organisation mondiale de la Santé. s.d. « Classifying health workers: mapping occupations to the international standard classification », Classification of health workforce statistics (site consulté le 26 mars 2014).
PYNOOS, Jon, et autres. 2008. « Aging in place, housing, and the law », Elder Law Journal, vol. 16, no 1, p. 77 à 105.
SCOTT, Kate M., et autres. 2008. « Age patterns in the prevalence of DSM-IV depressive/anxiety disorders with and without physical co-morbidity », Psychological Medicine, vol. 38, no 11, p. 1659 à 1669.
STEWART, Miriam J., et autres. 2006. « Immigrant women family caregivers in Canada: implications for policies and programmes in health and social sectors », Health & Social Care in the Community, vol. 14, no 4, p. 329 à 340.
Wilson, Coralie J., et autres. 2011. « The effects of need for autonomy and preference for seeking help from informal sources on emerging adults’ intentions to access mental health services for common mental disorders and suicidal thoughts », Advances in Mental Health, vol. 10, no 1, p. 29 à 38.
Notes
- Date de modification :